| 執筆者 | 趙(小西) 萌(学習院大学)/殷 婷(研究員(特任))/関沢 洋一(上席研究員) |
|---|---|
| 研究プロジェクト | 新型コロナウイルスの登場後の医療のあり方を探求するための基礎的研究 |
| ダウンロード/関連リンク |
このノンテクニカルサマリーは、分析結果を踏まえつつ、政策的含意を中心に大胆に記述したもので、DP・PDPの一部分ではありません。分析内容の詳細はDP・PDP本文をお読みください。また、ここに述べられている見解は執筆者個人の責任で発表するものであり、所属する組織および(独)経済産業研究所としての見解を示すものではありません。
融合領域プログラム(第五期:2020〜2023年度)
「新型コロナウイルスの登場後の医療のあり方を探求するための基礎的研究」プロジェクト
1. 背景
慢性疾患は、世界の年間死亡原因の約70%を占める主要な死因であり、早期発見や生活習慣の改善により予防可能な場合が多い。健康診断は自分の健康状態を知って改善するための手段として注目され、日本を含めた多くの国々で政府主導による健康診断が行われている。このような背景を踏まえ、健康診断から得られた警告信号が人々の行動や健康状態に与える影響を検証した研究が急増している。しかし、最近のいくつかの研究では、人々がリスク情報を受け取った後の健康行動における反応がほとんどない、あるいは限定的であることが示されている。
日本の健康診断で得られる健康情報の効果に関する研究は近年蓄積されているが、主に血糖値、血圧、中性脂肪、コレステロール、BMIなどのバイオマーカーを対象にした研究であった。本研究はこれまであまり注目されてこなかった肝機能検査に着目し、それが人々の健康行動または健康状態に与える影響を分析した。全世界で年間約2百万人が肝疾患で死亡していると報道されている。肝臓は沈黙の臓器だと言われ、障害があっても症状が現れにくく、明らかな症状が出るまで既に重症化してしまう特徴がある。
2. 本稿の趣旨及び結果
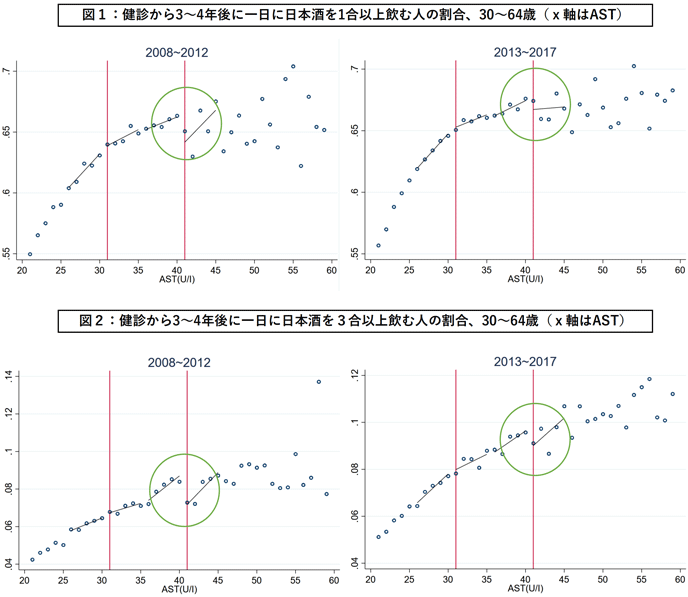
本研究は、日本における健診とレセプトデータを用いて、肝機能を調べるための代表的な検査項目アスパラギン酸アミノトランスフェラーゼ(AST、GOTとも呼ばれる)に主眼を置き、健診の実務で最もよく使われている2つの正常上限値(30U/Iと40U/I)の周辺において健康行動や健康状態に顕著な変化が見られるかを明らかにするため、回帰不連続デザインと呼ばれる統計手法による分析を行った。回帰不連続デザイン法とは、連続的に測定されたAST値が正常上限値を上回ると異常を指摘されるという健診結果の情報の不連続な性質を用いて、正常上限値をわずかに上回る人とわずかに下回る人のアウトカム変数を比較して、健診で異常を指摘されることの効果を推定する分析方法である。
分析の結果、(1)健診でAST数値が正常範囲を超えることがその後の飲酒の量及び頻度に影響を与えたことが分かった。例えば、図1のように、40U/I を超えたところで健診3~4年後も一日に日本酒を1合以上飲む人の割合が顕著に下がった。更に、一日に日本酒を3合以上飲む人の割合(図2)も非連続的に減少したことが観測され、健診は飲酒量の多い人にも効果があると考えられる。また、図に示されていないが、特定保健指導対象者(いわゆる高リスク層)においてその減少量は特に大きかった。(2)ASTが40U/Iを超えた場合に、腹部超音波検査の利用が長期的に増加した一方、BMIと中性脂肪が有意に減少した。(3)健診で肝機能の異常が示された人々の行動変化には時期や性別などによる異質性があった。例えば、節酒効果は主に男性に見られたが、女性には中性脂肪の減少がより大きかった。また、多くの医療機関が正常上限値を40U/I から30U/Iに下げた近年では、2008~2012年データで見られた毎日飲酒する確率の減少、腹部超音波検査利用の増加や、BMIの減少など多くの影響が観測されなくなった。
3. 政策的インプリケーション
人々が肝疾患に関するリスク情報によって健康行動を変化させたことを本研究は示唆しているが、その効果は限定的であり、喫煙、運動や食事習慣などの多くの健康行動の中に、飲酒行動のみに見られたことから、生活習慣を変えることの難しさを十分に考慮した政策策定が必要である。医療サービスの利用の面では、腹部超音波検査は病気を早期発見できる一方、医療費の増加も伴い、長期的に健康維持に繋がらない可能性もある。また、リスクの高い人ほど健康行動を改善することでより大きな便益を得られるので、健康情報に反応する傾向が高いという分析結果から、日本の特定健診・特定指導は保健指導対象者の健康増進に有効なアプローチであると思われる。実際に、特定保健指導を受けた特定保健指導対象者は健康意識を向上させた結果、肝疾患に関するリスクにもより反応するようになった可能性も考えられる。