「平成」が終わり、新たな元号に変わる年が始まる。すなわち、2019年は「終わりで始まり」という節目の年だ。「平成」という時代は、少子高齢化や人口減少が進む中、公的年金や医療といった社会保障制度を含め、人口の増加を前提に構築されたさまざまな制度や仕組みの「歪み」が顕在化し、それを是正するために「もがき苦しむ」時代だった。若い世代や将来世代の利益も視野に入れつつ、新たな元号に変わる2019年を、これら制度や仕組みを建て直す大きな分岐点にわれわれはできるだろうか。
建て直しの試みで、政治的にハードルが最も高いのが「社会保障改革」である。一定の増税を前提にしても、年金・医療・介護などの社会保障のスリム化が不可避だが、高齢化で有権者全体に占める65歳以上有権者の比率が増す中、仮に社会保障をスリム化する政策を提案すると、政治家は選挙で多くの高齢者の票を失うと恐れているからである。
確かに政治的なハードルは高いが、本当に改革はできないのか。筆者は政治の強い意志があれば、改革ができる余地は十分にあると考えている。その根拠は何か。
理由は単純で、「もがき苦しむ」時代であった「平成」でも、改革の事例があるからである。
まず、その事例の1つが、2004年の年金改革で導入された「マクロ経済スライド」である。現在の公的年金は基本的に現役世代の負担で老齢世代の給付を支える賦課方式となっており、少子高齢化が進展すると、現役世代の負担が増加する圧力がかかる。その際、マクロ経済スライドとは、公的年金財政の持続可能性の向上を図る観点から、現役世代の人口減や平均余命の伸び等、その時の社会情勢に合わせて、年金の給付水準を自動的に調整して現役世代の負担増を抑制する役割を担うものである。
もう1つの事例が、薬価の「市場拡大再算定」や「市場拡大再算定の特例」である。厚労省「2016年度 国民医療費の概況」によると、約42兆円の国民医療費のうち医薬品等の薬局調剤(約7.5兆円)は約18%を占める。基本的に公的医療保険で収載する医療費は診療等の価格(P)とその利用量(Q)の掛け算である「売上げ(P×Q)」から患者負担分を除いたものになっている。これは、薬価制度を中心に制御する医薬品も同様で、その売上げ(年間販売額)が急増すると、公的医療保険で収載する医療費を膨張させ、医療保険財政の持続可能性を阻害してしまう。
このため、医薬品では2000年から「市場拡大再算定」が導入された。市場拡大再算定とは、公的医療保険で収載する医薬品の年間販売額が予想年間販売額の一定倍数を超えた場合等には、薬価改定時に薬価を引き下げるというルールである。このルールの発動要件は、①予想年間販売額の2倍以上かつ年間販売額が150億円超、または②予想年間販売額の10倍以上かつ年間販売額が100億円超で、薬価を最大25%も引き下げることになっている。これに加えて、年間販売額が極めて大きい医薬品については、2016年からは「市場拡大再算定の特例」も導入されており、①年間販売額が1000-1500億円のものは予想の1.5倍以上で薬価を最大25%引き下げる一方、②年間販売額が1500億円超のものは予想の1.3倍以上で薬価を最大50%引き下げることがルール化されている。
なお、現在のところ、公的介護保険制度には上記のようなルールは存在しないが、公的医療保険制度の教訓を踏まえて、2000年の制度発足時から介護保険で利用できる額には上限が設定されている。具体的には、要介護度の要支援1から要介護5までの認定区分により月額の利用上限を定め、例えば要介護1では約16.5万円、要介護3では約26.7万円、要介護5では約35.8万円となっており、それを超過した分は基本的に全額が利用者の自己負担となる仕組みとなっている。
社会保障のうち年金・医療(薬価を含む)・介護につき、上記の自動調整的なメカニズムを一覧表にまとめると以下のとおりとなる。
| 自動調整的なメカニズム | ||
|---|---|---|
| 年金 | 〇(マクロ経済スライド、2004年) | |
| 医療 | 診療報酬本体 | × |
| 薬価 | 〇(市場拡大再算定2000年、市場拡大再算定の特例2016年) | |
| 介護 | △(要介護等の認定区分で利用額に月額上限2000年) | |
| (出所)筆者作成 | ||
年金・薬価・介護には、各々の費用抑制を図るための仕組みやルールがあるにもかかわらず、現在のところ、診療報酬本体には存在しない。この関係で、筆者は数年前から、後期高齢者医療制度(75歳以上が加入)の診療報酬に自動調整メカニズム(いわゆる「医療版マクロ経済スライド」)を導入する措置を提案している。
同制度の財源(給付費)のうち9割は現役世代の保険料からの支援金と公費で賄われ、残りの1割が75歳以上の保険料で賄われているだけで、賦課方式の年金と似た構造をもつ。
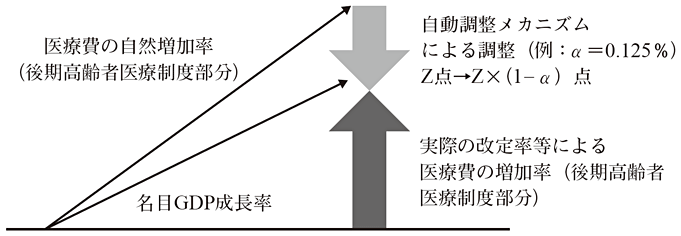
すなわち、75歳以上の診療報酬で、ある診療行為を行った場合に前年度Z点と定めている全ての診療報酬項目の点数を、今年度では「Z・(1-調整率)点」と改定する。自己負担は診療報酬に比例するため、診療報酬を抑制しても75歳以上の自己負担(窓口負担)が基本的に増加することはない。
では、調整率はどの程度か。財務省(2018)「我が国の財政に関する長期推計(改訂版)」によると、40年間で医療費等では約5%ポイントの上昇で、1年間の上昇は平均で0.125%であるため、その増加を抑制する調整率は年間0.125%に過ぎない。診療報酬を年間平均で0.125%だけ下方に調整するだけで、医療財政を安定化できる可能性がある。
日本の社会保障制度は世界に誇るべきものだが、人口減少や低成長、高齢化に伴い社会保障費の急増が見込まれる中で、その持続可能性が懸念されており、社会保障の「制度的イノベーション」が求められている。社会保障改革の成否が日本経済の将来を左右するといっても過言ではない。新たな元号に変わる2019年を改革の分岐点にするため、後期高齢者医療制度にも自動調整メカニズムを導入し、改革の政治的コストを低下させる試みも検討を深めてみてはどうか。


