「日本社会は同質で平等である」という固定観念はもはや過去のものになりつつあるといわれている。しかし最近ブームの格差論にはいくつかの留保が必要だ。第1に、多くの議論では格差の趨勢だけに注目している。生活保護世帯の実情やホームレスの増加などデータで十分とらえきれない部分の正確な実態把握は急務だが、日本で格差が広がったとしても水準としては欧米の比ではない。
第2に、何で測った格差か論者によってまちまちだ。機会の平等、結果の平等のどちらに重点を置くのか、取り上げる対象も経済格差、就業格差、学歴格差、地域間格差など一様ではない。
特に短期的にも長期的にも、生活の質自体を直接左右する健康面の格差については、十分な実証と議論ができていない。健康格差は既に欧米ではデータ上明らかな事実として確認され、要因分析が大きく進んでいる。日本でも個人や地域の間で健康格差が明らかにみられることが最近の研究で少しずつわかってきた(例えば愛知県を中心とした日本福祉大学の近藤克則教授らの研究)。しかも健康格差は社会経済的属性(所得・教育水準)と無縁ではない。
◆◆◆
では具体的にどんな健康格差がみられ、所得や教育水準とどう結びついているのか。この点を世界標準の中高年パネル調査である「くらしと健康の調査」(JSTAR)で明らかにしたい。この調査は経済産業研究所の吉冨勝前所長によって始められ、2007年の第1回調査では、北海道滝川市、仙台市、東京都足立区、金沢市、岐阜県白川町から50歳から75歳までの男女4200人強の協力を得た。
ここで紹介するのは、東京大学の市村英彦、橋本英樹両教授との共同研究の成果の一部で、以下で取り上げる実証結果は、年齢、性別、地域などの要因を補正した上でもなお統計的に有意な関係が確認されるものに限っている。
まず全般的な健康状態を示す指標では、男女とも教育水準が低いと「現在の健康状態があまり良くない、あるいは良くない」と答える傾向がみられる。着衣・食事・入浴などの日常生活動作は、男性では教育水準が低いと支障を訴える傾向がある。食事の準備や請求書の処理などより高度な手段的日常動作についても、男女とも教育水準あるいは所得水準が低いと支障を訴える傾向がみられる。
こうした傾向はいくつかの疾病の有病率でも明らかだ。例えば、高脂血症や糖尿病は都市部で高いが、高脂血症は所得や教育水準が高い場合、糖尿病は低い場合に高い。脳卒中は男性で教育水準が低いほど高い。がんは所得や教育水準による違いは見られない。ちなみに欧州ではがんもやはり所得や学歴の低い場合に高いが、致命的な場合が多く、教育水準が高いほど有病率が高いという研究がある。
慢性肺疾患は教育水準の低い男性に多い。これは若い時の喫煙率の高さに起因しているのだろう。一方、関節炎は教育水準の低い女性で高い。さらに感覚機能(視力・聴力・そしゃく力)も教育水準が低いと支障があると訴える傾向がみられる。
精神的健康についても、うつ状態にある場合は所得が低く、日常生活動作での支障が多い傾向がある。こうした傾向は認知機能にも表れる。教育水準が低いほど認知機能に障害があり、逆に障害がある場合には所得や教育水準が低い傾向がみられる。所得や教育水準の影響は医療サービスの利用の違いにも表れる。歯科の診療や病院での手術は、教育水準が高い場合に受ける傾向がある。一方外来は1度でもかかると、教育水準が低いと受診回数が多くなる。
◆◆◆
社会経済的属性の影響がみられるのは現在の健康や病気の状態だけではない。疾病リスクを高める健康行動でも観察される。所得や教育水準が低いほど喫煙率が高い。また教育水準が低いほど、飲酒量はむしろ少ないが、男性は運動しない傾向が強く、女性では肥満のリスクが特に高い。
健康診断をみても、所得や教育水準が高いほど受診率は高い(高卒以下は54%、大卒以上は74%)。最後に栄養摂取パターンも社会経済的要因で影響を受ける。教育水準が高いと塩分やアルコール、コレステロール摂取量が多く、脂肪カロリー比は高い(所得が高くてもアルコール摂取量は多い)が、同時に果物や野菜の摂取量も多い。
このように健康格差は日本でも明らかに存在し、所得や教育水準といった社会経済的属性と強く結びついている。この事実は2つの大きな挑戦を突きつけている。
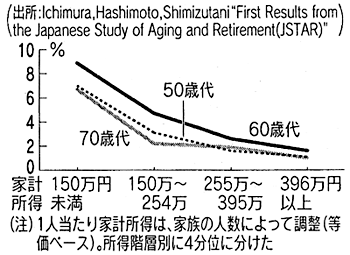
第1に、日本の健康保険制度は皆保険を建前とし、フリーアクセスを保証しているにもかかわらず、健康格差がみられる点だ。1つの要因としては、これもJSTARで明らかになったように、対家計所得では医療費の自己負担が逆進的で(図)、所得水準が低いと医療サービスを受けにくい傾向が影響している可能性がある。健康格差が医療サービスへのアクセスの違いにあるなら、現行制度が十分機能していないとも考えられる。逆にアクセスが同じでも健康格差がみられれば、保険制度の設計以前の問題であろう。
第2に、所得や教育面で不利な立場だと、同時に健康面でも不利な立場に陥りやすいという関係は、格差論議の際に考慮すべき重要な点だということだ。これはある1つの尺度だけで格差を議論するのは不十分なことを意味する。また政策論としても不可欠な視点といってよい。上記のように、所得や教育水準が低く健康リスクが高い人が健康診断を受けない傾向にある。これを踏まえれば、昨年度から始まった特定検診でも、一般的な受診の呼び掛けより健康リスクの高い人の受診率をどう高めるかが焦点になろう。
◆◆◆
では健康格差に対し政策的にどう対応していくべきか。実はその前に健康状態と所得・教育水準の因果関係を特定する必要がある。両者の間には密接な相関関係があるが、因果関係は解明されていない。例えば所得水準とうつ状態との関係で、うつ状態になることで十分な所得を得られなくなるのか、所得の低さがうつ状態を引き起こすのかは必ずしも明らかでない。
当然そのどちらかで政策対応は異なる。こうした因果関係の特定のためには、個人を長年追跡するパネルデータの構築が不可欠だ。継続的な調査の中で、何らかの外生的ショックで所得が減り、その結果うつ状態に陥ったと結論づけられれば、この問題は所得の再分配である程度防げることがわかる。継続的な調査は格差が固定されているかどうかという格差論の本質にも答えることができる。
また同じ社会経済的属性といっても所得と教育水準では健康状態との相関は異なる。その解明は実効ある政策のためにも必要だ。さらに所得や教育水準の格差が健康格差と結びついているからといって前者を解消しても後者が自然に解消されるわけではない。
こうした因果関係を解明する動きは、公衆衛生学の一分野である「社会疫学」と呼ばれる研究分野として欧米で進んでおり、日本でも最近注目されている。
格差論は直観的で情緒的な反応を招きがちだ。しかし健康は医療政策だけでなく、社会経済政策によって影響を受ける。同時に人々の健康は社会経済的状態にも影響を及ぼす。この相互関係を、丹念にデータで検証し、科学的な知見に基づく政策立案のしっかりした基礎を作るべきだ。
ミクロレベルで確認された健康格差は、もっぱらマクロ的な財源論に終始している社会保障論議にも疑問を投げかける。暗黙のうちに同質性を前提とし、高齢者の平均像だけをみていても有効な政策は導きえない。むしろ異質性を前提とした上で、個人の行動様式を吟味し、インセンティブ(誘因)を働かせることで、効率化を図る方策を考える発想が必要だ。例えばパネルデータの分析結果を利用すれば、健康診断受診のターゲットを絞り、その人の特性を踏まえたよりきめ細かい仕組みにすることもできるだろう。
こうした知恵を、大規模で国際比較可能なミクロデータを利用して明らかにすることは、日本が自らの将来だけでなく、世界一の長寿国の経験の解明を待ち望んでいる世界に対してできる最大の貢献であることは間違いない。
2009年7月3日 日本経済新聞「経済教室」に掲載


