来年4月に予定されていた消費税率の引き上げは再延期されるが、安倍晋三首相は、2020年度までに国と地方を合わせた基礎的財政収支を黒字化するという財政再建目標は堅持する方針だ。当面、増税は封印されるため、財政再建で重要な論点となるのは、成長戦略と社会保障を中心とした歳出改革となる。
その際、大きなテーマの1つとなるのが、医療技術や医薬品に関する保険給付の見直しである。世界的に評価の高い国民皆保険制度の骨格を堅持しつつ、新産業創出と財政再建の両立を図る視点に立つ必要がある。
筆者らは、我が国における医薬品取引のほぼ全てを網羅するIMSジャパンのビッグデータを利用し、医薬品に関する保険給付の改革試案について、その効果を推定、分析している。本稿では2つの試算結果の概略を紹介する。
◆◆◆
医療費適正化に向けた保険給付の見直しを考える場合、主として患者側の自己負担割合を見直す改革案と、診療報酬や薬価水準、あるいは保険適用範囲を見直す改革案の2つの方向性が考えられる。
そこで第1の試算はフランスの保険給付事例を参考に、現行の年齢別の自己負担割合(原則3割、就学前=2割、70〜74歳=2割、75歳以上=1割)を改め、薬剤に関する自己負担を適用疾患の重篤度や治療における有用度などに応じて変更する案とする(改革案1)。もう1つの試算は、現行の自己負担割合は変更せず、同じく適用疾患の重篤度や有用度などを反映し、薬価水準を一律増減する案とする(改革案2)。
公的医療保険が担う最も重要な役割の1つは、重篤な傷病の治療のために被保険者の家計が破綻したり困窮したりすることを防ぐ「財政的リスク保護」機能である。今後の制度改革においても被保険者の負担に十分配慮し、その影響を見定める必要がある。
一方で我が国の現在の医療保険制度では、薬剤に対する自己負担率が、重篤な疾患の治療に必須な薬剤、画期的な効果を持つ薬剤と、そうでない薬剤や後発品などが存在する薬剤との間で変化しない。重要性、必要性の異なる薬剤をそれぞれどの程度、公的保険でカバーすべきかという議論が残されている。
また画期的新薬の創出や新たな医療技術の開発など、イノベーション促進には相応の評価が必要だが、財政再建との両立は容易ではない。保険給付される薬剤の自己負担率を変更することで、重篤な疾患治療などの患者負担を軽減しつつ、保険給付の資源配分を、画期性、重要性の高い薬剤に一層シフトしようというのが本稿の狙いである。
この点で諸外国の薬剤給付制度は制度改革の参考となる。例えばフランスでは、医薬品の治療上の貢献度・有用性などに応じ、段階的な自己負担率が設定されており、自己負担を「代替薬のない高額医薬品=0%」「一般薬剤=35%」「胃薬など=70%」「有用度が低いと判断された薬剤=85%」「ビタミン剤や強壮剤=100%」などとしている。手厚い医療福祉で有名なスウェーデンでも子供を除き、医薬品の種類にかかわらず年間医療費900クローナ(約1万円)までは全額自己負担、より高額の場合でも一定の自己負担割合を設定している。
◆◆◆
ここではフランスの事例を参考に、我が国の保険適用医薬品について複数の専門家が検討評価し、「重篤な後遺症や死につながる疾病の医薬品」(A)、「重篤ではないが、後発品が発売されていない薬効に属する医薬品」(B)、「それ以外の医薬品」(C)という3つに区分した。またこれらそれぞれの自己負担割合を、重篤な疾患に関する薬剤には0割負担としてより手厚く保険給付し、安価な後発品が存在する薬剤については後発品の利用促進のためにも7割負担、残りは現状の3割負担として試算した(図参照)。
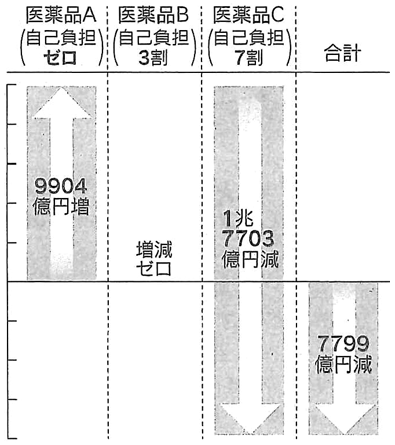
この結果から、現行制度の適正化効果の水準を大きく損なうことなく、より重要性の高い薬剤の給付の重点化が可能であることが示唆されている。医薬品への保険給付は全体で約7800億円削減できると試算された。
なお今回の分析は粗推計であるため、高額療養費制度(同一月にかかった医療費の自己負担額が高額になった場合、一定額を超えた部分が払い戻される制度)の影響や、自己負担変更に伴う医療需要の変化について、別途検討を要する点に留意が必要である。
年齢別の自己負担を改める改革案に対しては、現状、自己負担割合が相対的に低い高齢世代から強い反発が予想される。そこで自己負担割合は変更せず、医薬品の必要性、有用度などに応じて薬価を加減する改革案2も試算した。
日本の医薬品に関する保険給付は、その大部分が銘柄ごとに薬価を収載する方式(銘柄別収載方式)に基づいている。通常、この方式のメリットは、「市場の実勢価格を薬価基準に合理的に反映し、いわゆる『薬価差益』(医薬品の保険償還価格である薬価と仕入れ値の差額で生まれる利益)を解消することができることにある」と説明される。しかし、医薬品メーカーから卸への取引では事後的な値引き補償などが存在するほか、医療機関と卸との取引でもいまだ「未妥結仮納入」といった商慣行の存在により、真の市場実勢価格は把握できないとの指摘がある。
さらに薬価改定が2年に1度となっている現状では、医薬品の市場実勢価格が下落しても、保険償還価格は一定期間据え置かれるため、その分が市場実勢と乖離(かいり)した非効率な資源配分につながる懸念もある。このような要因を解消し、より重要性が高い医薬品への資源配分や革新的な医薬品の創薬意欲の喚起へとつなげる必要がある。
改革案2では、現行の自己負担率は変更せず、改革案1と同じ区分に基づき、それぞれの薬価(市場実勢価格との乖離率調整後)を仮に1.05倍、1.03倍、0.97倍に変更した場合にどのような財政効果が生じるか試算した。これは現在の薬価改定ルールで2%に固定されている調整幅に複数制を導入することと同義といえる。この試算結果でも、より重要な薬剤へ資源配分しつつ、保険給付を約8000億円節減可能であることが示唆される。
◆◆◆
筆者らは薬剤保険給付の改革案しか分析していないが、NDB(レセプト情報・特定健診等情報データベース)を含む医療のIT(情報技術)改革が進み、保健医療ビッグデータの環境整備が進めば、診療報酬に関するより精緻な分析も可能となろう。これにより科学的根拠に基づく効果的かつ効率的な診療報酬の決定も可能となるはずである。
今回の試案のような改革後に得られる財源は、その一部を財政再建に充てる一方、新産業創出に活用する方向性も重要である。医薬品の世界市場は15年で約100兆円、今後5年は年率3〜6%で成長することが見込まれる有望市場である。日本の創薬ベンチャーが自国市場を足場に世界へ打って出る機会が増えれば、現在政府が進める新産業や雇用創出に大きな貢献を果たす可能性も高い。
新産業創出と財政再建の両立を図るうえからも、医療分野のビッグデータなどの包括的利活用を一層促進し、医療制度改革を着実に進めることが望まれる。
2016年11月10日 日本経済新聞「経済教室」に掲載



